Esminė hipertenzija arba arterinė hipertenzija yra lėtinė žmogaus širdies ir kraujagyslių sistemos liga, kuriai būdingas sisteminis kraujospūdžio padidėjimas sisteminėje ar plaučių kraujotakoje.
Patologijos vystymosi mechanizmas
Pagrindinė nuolatinės hipertenzijos išsivystymo priežastis yra padidėjęs širdies tūris per minutę ir kraujagyslių lovos reakcija į tai. Streso faktorius išprovokuoja smegenų arterijų tonuso reguliavimo disbalansą. Dėl to atsiranda periferinių kapiliarų, įskaitant inkstų, spazmas. Dėl to padidėja renino-angiotenzino-aldosterono sistemos neuromediatorių sintezė, formuojasi kraujagyslių diskinezija, kraujotaka.
Aldosteronas, atsakingas už vandens-druskų apykaitą, sulaiko vandenį, kuris maksimaliai padidina kraujyje cirkuliuojančio biologinio skysčio tūrį ir taip padidina kraujospūdį. Aukštas slėgis padidina kraujo klampumą, jis lėčiau juda išilgai kraujagyslių dugno, o audiniai ir organai laiku negauna reikiamų maistinių medžiagų ir deguonies.
Medžiagų apykaitos procesų pažeidimas yra priežastis, dėl kurios sergant hipertenzija storėja kraujagyslių sienelės, susiaurėja jų spindis, lemia nuolat aukštą bendrą periferinį pasipriešinimą, hipertenzija tampa negrįžtama.
Laikui bėgant didėja kapiliarų pralaidumas, arterijų sienelės impregnuojamos plazma, vystosi aterosklerozė. Tokių transformacijų fone prasideda miokardo, smegenų, inkstų sklerozė, hipertenzija, encefalopatija, nefrosklerozė.
klasifikacija
Norint pateikti išsamų arterinės hipertenzijos apibrėžimą, naudojami keli šios patologinės būklės klasifikavimo variantai. Išskirkite hipertenzijos laipsnius, tipus, stadijas, tipus, priežastis. Be to, jis klasifikuojamas pagal TLK 10. Diagnozei nustatyti reikia apsvarstyti visas galimybes.
Pagal TLK-10
Arterinė hipertenzija turi savo kodą tarptautiniame ligų klasifikatoriuje. Patologija įtraukta į skyrių „Ligos, kurioms būdingas padidėjęs kraujospūdis" kodas I10-I15. Paskirstyti:
- I10 Pirminė hipertenzija – dažniausiai pasitaikantis variantas su piktybine ar gerybine eiga, atsiranda dėl neaiškių priežasčių, bet visada kaip savarankiškas simptomas, į patologinį procesą neįtraukiant vidaus organų;
- I11 AH, sukeliantis miokardo pažeidimą: I11. 0 - su širdies (staziniu) nepakankamumu, I11. 9 - be jo;
- I12 Hipertenzija su inkstų pažeidimu: I12. 0 - su inkstų nepakankamumu, I12. 9 - be jo;
- I13 - hipertenzija su kombinuotu inkstų ir širdies pažeidimu: I13. 0 - daugiausia su širdies nepakankamumu, I13. 1 - daugiausia su inkstų nepakankamumu, I13. 2 - su širdies ir inkstų nepakankamumu, I13. 9 - nepatikslinta;
- I15 Antrinė (simptominė) hipertenzija – organų taikinių pažeidimo simptomas: I15. 0 – padidėjęs renovaskulinis kraujospūdis, I15. 1 – kitų inkstų ligų simptomas, I15. 2 – endokrininių sutrikimų simptomas, I15. 8 – simptomas. kitų vidaus organų pažeidimas; I15. 9 – nepatikslinta.
Simptominė arterinė hipertenzija – tai spaudimo padidėjimas dėl kraujospūdį balansuojančių organų disfunkcijos, ji sudaro mažiau nei 5% visų hipertenzinių būklių.
Pagal etiologiją
Jei pirminė ir antrinė arterinė hipertenzija klasifikuojama pagal etiologinį požymį, paskirstykite:
- inkstų;
- endokrininės;
- uždegiminis (aortitas);
- hipertenzija nėščioms moterims;
- neurologiniai;
- medicininis;
- pooperacinis;
- hemodinamika (širdies ar kraujagyslių patologija).
Daugiau nei 90% sudaro pirminė.
Pagal tipą
Atsižvelgiant į kraujospūdžio lygį, patologija skirstoma į šiuos tipus:
- riba - kraujospūdžio rodikliai pasiekia 140/90 lygį, o vėliau vertės mažėja;
- sistolinis izoliuotas - viršutinis lygis yra daugiau nei 140 vienetų, apatinis - iki 90.
Kraujospūdis rodo arba vidutinį abiejų rodiklių padidėjimą, arba rimtą viršutinės vertės padidėjimą su stabilia žemesne verte.
Pagal laipsnį
Ši gradacija yra svarbiausia gydytojams, nes ji apibūdina kraujospūdžio lygį ir stabilumą. Pagal arterinės hipertenzijos laipsnį gali būti:
- optimalus - parodo skirtingus kraujospūdžio skaičius leistinoje amžiaus normoje;
- normalus - kraujospūdžio lygis nuo 120/85 iki 140/90;
- riba - su pastoviais rodikliais 140/90 lygiu;
- GB 1 laipsnis (arba AH 1 laipsnis) - slėgio lygis nuo 140/90 iki 160/100;
- GB 2 laipsniai (AH 2) - kraujospūdžio lygis nuo 160/100 iki 180/110;
- GB 3 laipsniai (AH 3) - kraujospūdžio lygis yra didesnis nei 180/110.
Pagal diastolinio spaudimo lygį išskiriamos šios parinktys:
- lengvas (lengvas) GB - DBP (diastolinis kraujospūdis) rodikliai neviršija 90 vienetų, nereikalauja vaistų korekcijos;
- vidutinio sunkumo, kuris apima 1 ir 2 stadijas, kai DBP yra nuo 100 iki 115;
- sunkus arba piktybinis GB (3 laipsnis) - slėgio lygis didesnis nei 115.
Kalbant apie GB laipsnį, tai reiškia tik slėgio indikatorių lygį, į bendrą būklę neatsižvelgiama.
Pagal etapus
GB klasifikuojamas priklausomai nuo organų taikinių pažeidimo, bendros paciento savijautos. Yra 3 etapai:
- Pirmajam ar vidutiniam būdingas kraujospūdžio rodiklių nestabilumas paros metu: nuo 140/90 iki 180/105, tačiau dažniausiai spaudimas normalizuojasi savaime, jei ligoniui sustabdo hipertenziją sukėlusias priežastis, krizių pasitaiko retai, jos lengvos. , vidaus organų pažeidimai nefiksuojami, retai skauda galvą. skausmas, silpnumo jausmas, sumažėjęs darbingumas.
- Antroji arba vidurinė GB stadija atsiranda, kai rodmenys pasiekia 200/120 vienetų, būdingi hipertenzijos simptomai yra krizės, pulsacija galvoje, krūtinės skausmas, migrena, lėtinis nuovargis, laboratorinis kapiliarų susiaurėjimas, miokardo išemija, inkstai, centrinė nervų sistema. sistema, galimi smegenų insultai, laikina smegenų išemija.
- Trečiajai arba labai sunkios hipertenzijos stadijai būdingas kraujospūdis virš 205/125 ir daugiau, nuolatinės hipertenzinės krizės, kurios yra sunkios eigos, LVH sindromas (kairiojo skilvelio nepakankamumas), encefalopatija, smegenų trombozė, petechialiniai kraujavimai, regos nervo edema, aortos aneurizma, inkstų pažeidimas.
Šiek tiek palengvėja trečioji stadija po širdies priepuolio ar insulto. Tačiau šią būklę lydi situacija, kai mažėja tik sistolinis arba pulsinis spaudimas, o diastolinis slėgis visada išlieka aukštas.
Pagal tipą
Patologijos eigą atitinka šie tipai:
- laikinas - epizodinis slėgio padidėjimas, nuo kelių valandų iki dienos, normalizuojasi savarankiškai;
- labilus - būdingas patologijos debiutui, kraujospūdžio šuoliai yra nereikšmingi, nereikalauja papildomos intervencijos;
- stabili hipertenzija - nuolatinis slėgio padidėjimas koreguojant vaistus;
- krizė - kraujospūdžio šuoliai atsiranda spontaniškai, periodiškai, būtina vaistų terapija;
- piktybiniai - slėgio rodikliai yra didžiausi, daug komplikacijų iki mirties.
Patologijos sunkumas atitinka didėjantį simptomų intensyvumą.
Rizikos veiksniai
Išsivysčius arterinei hipertenzijai, pagrindinis vaidmuo tenka smegenų centrų veiklos sutrikimams. Jie kontroliuoja visų vidaus organų veiklą. GB debiuto rizikos veiksniais laikomi per aktyvi intelektinė veikla, naktinis darbas, vibracija, triukšmas.
Be to, aktyvus druskos vartojimas provokuoja ligą, kuri organizme sulaiko vandenį dėl kraujagyslių spazmo, paveldimo polinkio, hipertenzijos derinio su endokrininėmis patologijomis, inkstų nepakankamumu, nutukimu, židininėmis (perifokalinėmis) infekcijomis ūminėje stadijoje.
Negalima nuvertinti amžiaus faktoriaus, lyties spalvos: bet kokio amžiaus vyrams GB diagnozuojama pusei atvejų. Tik moterims menopauzės metu patologija vystosi dažniau. Optimalios sąlygos ligai išsivystyti – alkoholizmas, rūkymas, narkotikai, energija, nesubalansuota mityba, papildomi kilogramai, sėslus gyvenimo būdas, nepalanki ekologinė situacija.
Klinikos ypatumai, hipertenzijos pavojus
Arterinės hipertenzijos ypatybė – latentinė eiga. Dažnai hipertenzijos simptomai klaidingai painiojami su paprastu pervargimu, o šiuo metu pažeidžiami vidiniai tiksliniai organai ir išsivysto rimtos komplikacijos. Kuo jaunesnis pacientas, tuo didesnė jų išsivystymo rizika. Tai yra galimas ligos pavojus.
Išgydyti GB beveik neįmanoma, tačiau užkirsti kelią jo atsiradimui ar sustabdyti jo progresavimą yra kardiologai. Kuo anksčiau liga diagnozuojama, tuo didesnės galimybės veiksmingai paciento reabilitacijai. Diagnozė yra tiesiogiai susijusi su reguliariu kraujospūdžio stebėjimu.
| Paciento amžius | BP norma |
|---|---|
| 16-20 metų | Nuo 70 iki 120/80 |
| 20-40 metų | Nuo 120/70 iki 130/80 |
| 40-60 | Ne didesnis kaip 135/85 |
| Virš 60 | Ne didesnis kaip 140/90 |
Klinikiniai simptomai pradiniame etape yra beveik nepastebimi, kartais hipertenzija sergantys pacientai nerimauja dėl:
- galvos skausmas;
- nemotyvuotas nerimas;
- prakaitavimas;
- šaltkrėtis;
- raudoni skruostai;
- mažas našumas;
- pastosiškumas;
- stiprus širdies plakimas;
- pirštų jutimo praradimas;
- nemiga;
- traukuliai.
Bet visa tai yra periodiška, reta, neišreikšta.
Tokių simptomų gūžčioti pečiais neverta. Tam reikia keisti gyvenimo būdą, nes kitaip tai sukels patologijos progresavimą.
Hipertenzijos vystymasis plečia simptomų sąrašą, prisijunkite:
- ataksija (judesių koordinacijos sutrikimas);
- regėjimo aštrumo sumažėjimas;
- diskomfortas krūtinėje.
Be to, išreiškiama simptomatika, kurią parodo paveikti tiksliniai organai.
Net kelių simptomų derinys yra priežastis apsilankyti pas gydytoją, nepriklausomas, nekontroliuojamas vaistų vartojimas gali pabloginti situaciją.
Komplikacijos
Ilga gerybinės hipertenzijos ar jos piktybinės formos eiga sukelia hipertenzinę krizę, bradikardiją, komplikacijų atsiradimą dėl tikslinių organų arterijų pažeidimo: širdies, inkstų, smegenų, akių.
Hipertenzinė krizė
Trumpalaikis kraujospūdžio padidėjimas (nuo kelių valandų iki kelių dienų), kurį lydi emocinis ar fizinis pervargimas, stresas, baimė, atmosferos slėgio svyravimai, apsinuodijimas, apsvaigimas, vaistai, alkoholis. Fone visada yra hipertenzija, tačiau hipertenzinę krizę gali išprovokuoti:
- nėščių moterų toksikozė;
- inkstų nepakankamumas;
- smegenų augliai;
- renovaskulinė hipertenzija;
- įvairios kilmės nefritas;
- endokrininės sistemos sutrikimai;
- sužalojimas.
Kraujospūdžio padidėjimą virš 200/120 lydi:
- būklė prieš alpimą;
- migrena;
- karšta;
- tachikardija;
- pykinimas;
- diskomfortas krūtinėje;
- regėjimo sutrikimas.
Pacientai yra išsigandę, sumišę, mieguisti arba pernelyg susijaudinę, gali apalpti. Krizė kartais laikoma širdies priepuolio ar insulto, ūminio kairiojo skilvelio nepakankamumo pranašu. Esant dideliam DBP ir SBP skaičiui, atsiranda encefalopatija. Kraujagyslių spazmai, pasikeitus jų pralaidumui, sukelia smegenų edemą.
Pavojus slypi tinklainės atsiskyrimo, žaibiško krūtinės anginos priepuolio, širdies astmos, plaučių edemos, keliančios grėsmę paciento gyvybei, galimybė.
Tačiau pradinėse stadijose GB vyksta lengvai, greitai sustoja.
Bradikardija
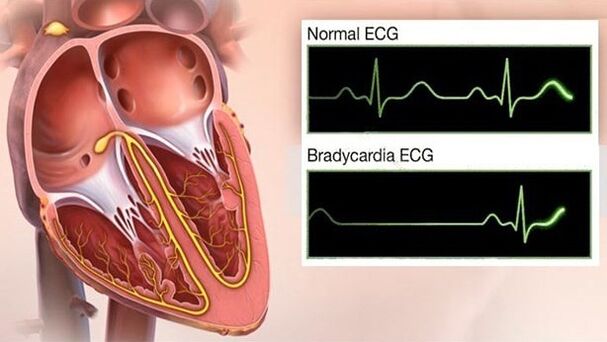
Galvos svaigimas ir sinkopė su GB - liudija bradikardijos vystymąsi - tai pavojingas hipertenzijos eigos simptomas, nes kraštutiniu atveju tai sukelia širdies sustojimą. Be to, bradikardija gali išprovokuoti:
- širdies raumens pažeidimas, atsirandantis širdies nepakankamumui, vainikinių arterijų revaskuliarizacija;
- sutrikusi inkstų funkcija, dėl kurios išsivysto lėtinis inkstų nepakankamumas;
- kraujagyslių encefalopatija, išeminis insultas;
- nuolatinė arterinė hipertenzija;
- arterijų pažeidimas, regos nervo patinimas.
Hipotenzinė krizė (kraujospūdžio kritimas žemiau 100/60) bradikardijos fone sukelia kolapsą ir mirtiną baigtį.
Tikslinių organų pažeidimas
Dėl kraujotakos nestabilumo jose išsivysto:
- IŠL, krūtinės angina arba ramybė, priešinfarktas, ŪMI (ūminis miokardo infarktas);
- priešinsultas, išeminio ar hemoraginio pobūdžio insultas (ūminis smegenų kraujotakos sutrikimas);
- širdies astma;
- aortos aneurizmos;
- plaučių edema;
- CRF;
- uremija;
- tinklainės atsiskyrimas.
Dažniau nei kiti pažeidžiami širdis, kraujagyslės, smegenys ir inkstai.
| Tikslinio organo pavadinimas | Komplikacijų vystymosi mechanizmas |
|---|---|
| Širdis | Hipertenzija sukelia kairiojo skilvelio hipertrofijos vystymąsi, nes širdis turi stumti kraują į deformuotus kraujagysles, o tai reikalauja papildomų pastangų. Miokardas sutirštėja, jam nebeužtenka deguonies ir maistinių medžiagų. Raumenys ištempti, širdis pavargusi. Pavargusi širdis negali visiškai atsipalaiduoti, dėl hipoksijos atsiranda lėtinis miokardo nepakankamumas. Dažnai tokia situacija baigiasi staigia mirtimi. |
| Laivai | Aukšto slėgio arterijos nuolat spazmuoja dėl kraujagyslių sienelės raumenų susitraukimo, tai neleidžia joms atsipalaiduoti, raumeninį audinį išstumia jungiamasis audinys, pertvarkoma visa kraujagyslių lova. Negrįžtami pokyčiai išprovokuoja regos funkcijos sutrikimą, galūnių aterosklerozę, inkstų sutrikimus, encefalopatiją. |
| Smegenys | 25% kraujagyslių spazmas sukelia insultą. Smegenų nepakankamas aprūpinimas krauju yra išeminio insulto priežastis (70% visų atvejų), kraujagyslių pralaidumo pokyčiai - hemoraginis insultas (30%). Tačiau dažniausia netinkamos mitybos ir smegenų aprūpinimo deguonimi komplikacija yra encefalopatija, kurią lydi neurologiniai simptomai, sukeliantys demenciją. |
| inkstai | Inkstai yra vienas iš tikslinių organų, kenčiančių nuo GB. Patologiją galima išgydyti tik anksti diagnozavus. Tačiau liga iš pradžių praeina asimptomiškai ir atsitiktinai diagnozuojama profilaktinių tyrimų metu dėl albuminurijos. Jei akimirka praleidžiama, paciento laukia CRF su uremija ir mirtimi. |
Diagnostika
Paciento, kuriam įtariama hipertenzija, tyrimo tikslas:
- patvirtinti hipertenzijos stabilumą;
- neįtraukti jo antrinio pobūdžio;
- nustatyti pažeistus organus taikinius, nustatyti jų deformacijos laipsnį, GB stadiją, komplikacijų riziką.
Norėdami tai padaryti, atidžiai surinkite anamnezę, atlikite fizinę apžiūrą, nustatykite rizikos veiksnius ir kraujospūdžio svyravimų lygį, krizių ir gretutinių ligų dažnumą. Patikimumo garantija – teisingas kraujospūdžio matavimas. Algoritmas yra paprastas:
- slėgis matuojamas ramybės būsenoje, patogioje padėtyje (per valandą neįtraukiami visi provokuojantys veiksniai: kava, energetiniai gėrimai, alkoholis, nikotinas, vaistai, toksinai, akių ar nosies lašai);
- manžetė dedama ant peties tame pačiame lygyje kaip ir širdis, 2, 5 cm virš kubitos duobės;
- pirmasis matavimas atliekamas abiem rankomis, tada toje, kurioje rodikliai pasirodė didesni, arba (jei skaičiai yra vienodi) neveikiančia ranka;
- pakartotinis matavimas ne anksčiau kaip po poros minučių po pirmojo (kraujagyslių tonuso atstatymas);
- esant skirtumui pirmojo ir pakartotinio matavimo metu, vidutinė vertė laikoma tiesa.
Laboratorinis ciklas apima:
- UAC, OAM;
- kraujo biochemija (gliukozė, kreatininas, cholesterolis, trigliceridai);
- Šlapimo mėginiai.
Instrumentinis tyrimas:
- EKG, EchoCG (kardio ultragarsas);
- oftalmoskopija;
- Taikinių organų ultragarsas;
- EEG;
- aortografija;
- urografija;
- Inkstų ir antinksčių kompiuterinė tomografija.
Gydymo ypatumai
Arterinės hipertenzijos terapija yra skirta normalizuoti slėgio rodiklius ir koreguoti vidaus organų darbą. Nustačius patologiją, būtina nedelsiant pradėti gydymą, kad būtų išvengta komplikacijų ar jas sumažinti iki minimumo. Norėdami tai padaryti, naudokite vaistus, nemedikamentinę terapiją.
Vaistai
Hipertenzija sergančių pacientų gydymo pasirinkimas priklauso nuo kelių taisyklių:
- Hipertenzija su maža ar vidutine komplikacijų rizika apima vieno tam tikros antihipertenzinių vaistų grupės vaisto paskyrimą;
- hipertenzijai su didele arba labai didele rizika skiriami keli vaistai iš skirtingų grupių minimaliomis dozėmis;
- nepasiekus tikslinio kraujospūdžio (žemiau 140/90) esant mažai ar vidutinei komplikacijų rizikai, paskirto vaisto dozė didinama arba pakeičiama kitos grupės vaistu;
- nepasiekus tikslinio kraujospūdžio pacientams, kuriems yra didelė arba labai didelė komplikacijų rizika, didinti jau paskirtų vaistų dozę arba pridėti trečdalį iš kitos grupės;
- jei spaudimas greitai mažėja, pacientas jaučia diskomfortą, būtina sustabdyti gydymą, kol įvyks prisitaikymas prie naujos būklės.
Optimalus tikslinis slėgis yra 120/80 arba 110/70 vienetų, priklausomai nuo paciento amžiaus.
Dažnai naudojami skirtingų grupių vaistų deriniai, todėl reikia sutelkti dėmesį tik į gydytojo rekomendacijas, nes yra nepriimtinų vaistų derinių.
Mitybos ypatybės
Hipertenzijos gydymo dieta tikslas yra sumažinti paciento svorį, nes kiekvienas papildomas 10 kg padidina spaudimą 10 vienetų.
Tam rekomenduojama vartoti daugiau augalinio maisto (daržovių, vaisių, grūdų, ankštinių augalų), pieno produktų, neįtraukti cholesterolio turinčio (riebaus) maisto, saldumynų, kepinių, riboti druskos kiekį (jei druskos vartojama daugiau nei 5 g). kasdien, tai sukelia skysčių susilaikymą, kraujagyslių spazmus).
Būtina apskaičiuoti teisingą gėrimo režimą (mažiausiai 1, 5 litro vandens per dieną). Reikia atsiminti, kad svorio metimas apsaugo nuo cukrinio diabeto, kuris yra galingas hipertenzijos rizikos veiksnys.
mankštos terapija
Dozuotas fizinis aktyvumas itin svarbus pacientams, sergantiems aukštu kraujospūdžiu. Jie mažina simpatinės nervų sistemos tonusą, mažina adrenalino, norepinefrino koncentraciją, galinčią spazmuoti kraujagysles, didinti tachikardiją.

Būtent disbalansas tarp širdies išstūmimo jėgos ir kraujagyslių pasipriešinimo sukelia patologijos išsivystymo riziką. Kineziterapija (lenktinis ėjimas, plaukimas, kvėpavimo pratimai) gerina audinių aprūpinimą deguonimi, apsaugo nuo komplikacijų, skatina svorio mažėjimą.
Prevencija, prognozė
Pirminės prevencijos tikslas – užkirsti kelią ligos vystymuisi. Tai pasakytina apie pacientus, kuriems gresia hipertenzija (nutukimu, diabetu, daug rūkantiems) ir hipertenzija sergantiems pacientams, kuriems yra ribinė arba pirmosios stadijos patologija. Tam jums reikia šių dalykų:
- mesti rūkyti, nes būtent nikotinas sutrumpina hipertenzija sergančio paciento gyvenimą 10-15 metų ir padvigubina širdies ir kraujagyslių komplikacijų riziką;
- racionali, nekaloringa, aterogeninė, hipodruskos dieta, įtraukiant medų, džiovintus vaisius, citrusinius vaisius, jūros gėrybes, gyvulinių riebalų apribojimą;
- rizikos veiksnių pašalinimas;
- hipodinamikos pašalinimas;
- antistresas (fizioterapija, atsipalaidavimas, švelnūs raminamieji vaistai);
- 8 valandos dienos miego;
- alkoholio atsisakymas.
Antrinė prevencija – tai gyvenimo būdo, reikalaujančio pirminės profilaktikos, vaistų ir reguliaraus kraujospūdžio stebėjimo, laikymasis. Juo siekiama užkirsti kelią tikslinių organų pažeidimų vystymuisi.
Hipertenzija yra pagrindinis daugelio širdies ir kraujagyslių ligų rizikos veiksnys, nuo kurios mirštamumas sudaro 53, 1% viso gyventojų mirtingumo, o tai ypač svarbu, nes 25% hipertenzijos atvejų yra besimptomė. Prognozė laikoma palankia tik pirmiesiems patologijos vystymosi etapams, čia 80% atvejų galima užkirsti kelią ligos vystymuisi.
GB 2-3 stadijos sukelia neįgalumą daugiausia jaunų vyrų (iki 50 metų). Kelių rizikos veiksnių derinys staigų širdies sustojimą padidina 50%. Teigiamas kompleksinės patologijos terapijos poveikis garantuojamas 5 metus.


























